Scleral lenses for atopic dermatitis and dry eye syndrome
Purpose. The case report describes the fitting of scleral lenses in a patient with dry eye syndrome.
Material and Methods. A 53-year-old female patient with atopic dermatitis and bilateral keratoconus presented for follow-up fitting of her contact lenses. Due to severe dry eye syndrome, the maximum wearing time for the existing contact lenses was 3 hours. Scleral lenses were fitted to improve the contact lens wearing time and achieve stable vision.
Results. With the help of the fitted scleral lenses, it was possible to achieve full-day wearing of the contact lenses in combination with good visual acuity (Vcc OD 20/16 and OS 20/20).
Conclusion. Scleral lenses are often a good option, especially for patients with dry eyes, as they significantly reduce the problems associated with dry eye syndrome and improve patients’ quality of life.
Einleitung
Only the abstract of the article "Scleral lenses for atopic dermatitis and dry eye syndrome" is available in English. The complete article can be read in German.
Dieser Fallbericht beschreibt die Anpassung von Sklerallinsen bei einer Patientin mit atopischer Dermatitis sowie einem einhergehenden Sicca-Syndrom und Keratokonus.
Die atopische Dermatitis (AD) ist eine der häufigsten Hauterkrankungen, insbesondere bei Kindern, die in städtischen Gebieten oder Ländern mit hohem Einkommen leben. Die AD betrifft laut der Internationalen Liga der Dermatologischen Fachgesellschaften (ILDS) bis zu 10 % der Erwachsenen und bis zu 20 % der Kinder.1,2
Die AD wird durch einen genetischen Defekt der Hautbarriere verursacht, der die Haut anfällig für Entzündungen macht. Sie tritt familiär gehäuft auf, und viele Menschen mit AD oder ihre Angehörigen leiden auch an Asthma und/oder Heuschnupfen. Bei der AD handelt es sich nicht um eine Allergie gegen eine bestimmte Substanz. Allerdings erhöht die atopische Dermatitis die Wahrscheinlichkeit, auch an Asthma und Heuschnupfen zu erkranken.
Eine AD ist mit vielen verschiedenen okulären Begleiterkrankungen verbunden, die potenziell das Sehvermögen beeinträchtigen oder gefährden.2
Betroffene Personen haben Symptome wie trockene, schuppige Augenlider, Juckreiz, Rötungen und Schwellungen. Durch diese Einflussfaktoren kann es zu einer Veränderung der Tränenbestandteile und der Tränenqualität kommen. Häufig ist ein trockenes Auge die Folge.3
Gerade während akuter Schübe kommt es zu einer deutlichen Verschlimmerung der Symptome. So tritt bei 25-40 % der Betroffenen eine atopische Keratokonjunktivitis (AKC) auf, welche das Tragen von Kontaktlinsen unmöglich macht.4
Ein Sicca-Syndrom gehört klar zur Augenbeteiligung bei AD, aber auch Keratokonus-, Glaukom- und Katarakt-Diagnosen sind bei AD-Patient*innen häufiger.5 Nicht zuletzt zeigen bakterielle und virale Augeninfekte (u. a. Herpes-Simplex-Keratitis) höhere Inzidenz- und Rezidivraten.
Die Entstehung dieser okulären Begleiterkrankungen ist multifaktoriell beeinflusst. Hier sind eine Immundysregulation, mechanische Einflüsse (z. B. Augenreiben), Nebenwirkungen von Medikamenten und genetische Prädispositionen entscheidende Faktoren.3,10
Eine Kontaktlinsenanpassung bei Patient*innen mit komplexen Befunden wie Keratokonus und gleichzeitig bestehender atopischer Dermatitis stellt eine besondere Herausforderung dar.
Sklerallinsen sind in diesem Kontext eine gute Alternative zu formstabilen kornealen und weichen Kontaktlinsen und dies gerade bei irregulären Hornhäuten. Vor allem in der Kombination mit trockenen Augen bietet die Sklerallinse einige Vorteile.
Sklerallinsen berühren die sensible Hornhaut nicht, überbrücken die irreguläre Hornhaut und bilden ein geschlossenes Flüssigkeitsreservoir zwischen Linse und Kornea.
Diese physikalische Barriere reduziert die Tränenverdunstung und führt zu einer deutlichen Verbesserung der Sehschärfe. Die Stabilität des Tränenfilms wird erhöht – geringere Blendempfindlichkeit und verbessertes Kontrastsehen erhöhen den Sehkomfort.6,7,8
Material und Methoden
Fallbeschreibung
Eine 53-jährige weibliche Patientin suchte uns aufgrund einer Folgeanpassung von Kontaktlinsen auf.
Die Patientin betreibt zwei- bis dreimal die Woche Sport, wofür sie Kontaktlinsen benötig. Auch im Alltag empfindet sie das Sehen mit Kontaktlinsen angenehmer.
Frau M. trägt seit 2016 individuelle weiche Jahreskontaktlinsen. Hiermit konnte bis September 2024 ein befriedigender Anpass- und Trageerfolg erzielt werden. Nachdem Frau M. aufgrund der zunehmenden Problematik der trockenen Augen die individuellen weichen Jahreskontaktlinsen nur noch wenige Stunden pro Tag tragen konnte, entschied sie sich, beim Sport und bei abendlichen Einsätzen auf ihre Brillenkorrektion auszuweichen oder komplett auf eine Korrektion ihres Sehfehlers zu verzichten.
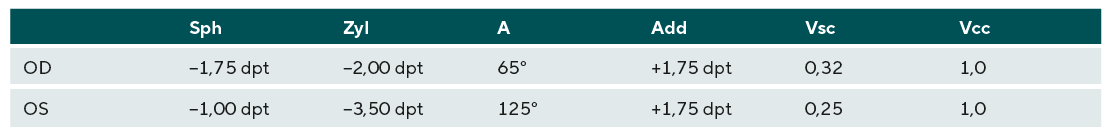
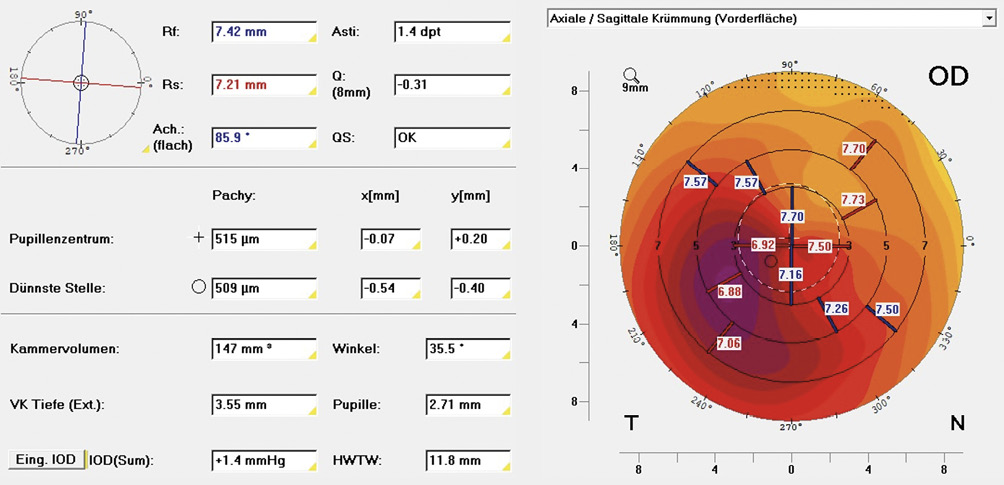
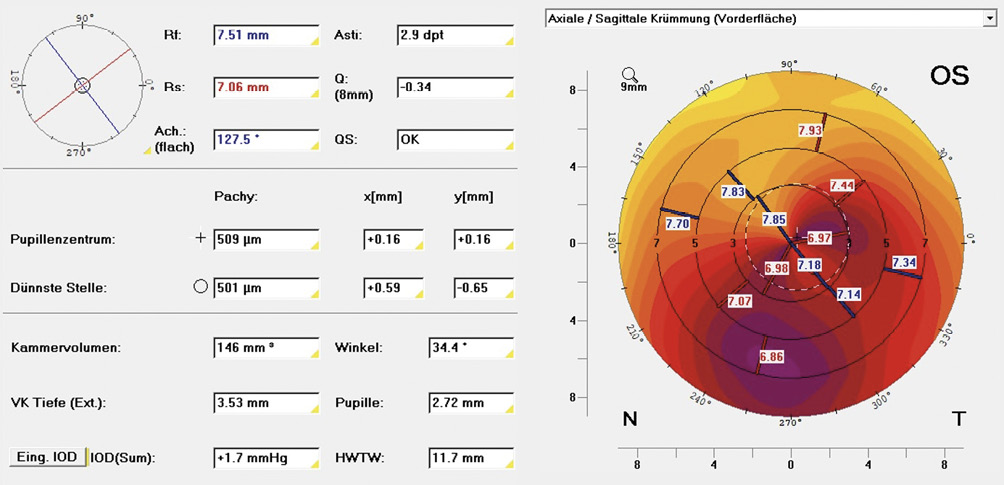
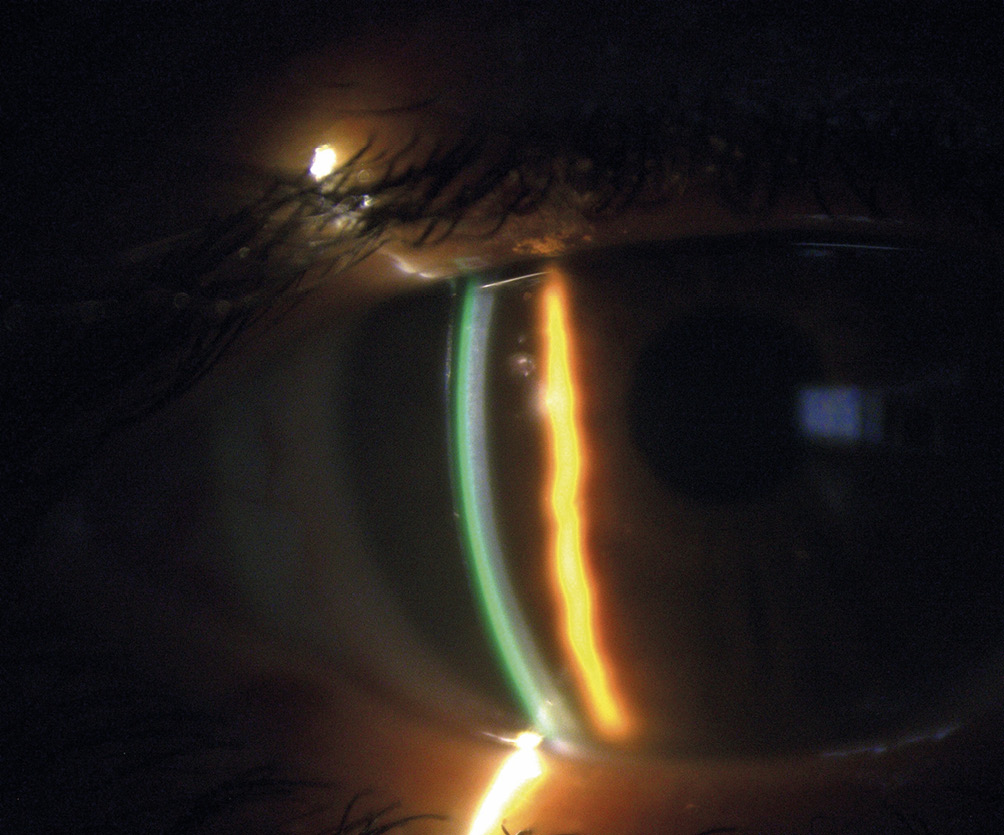
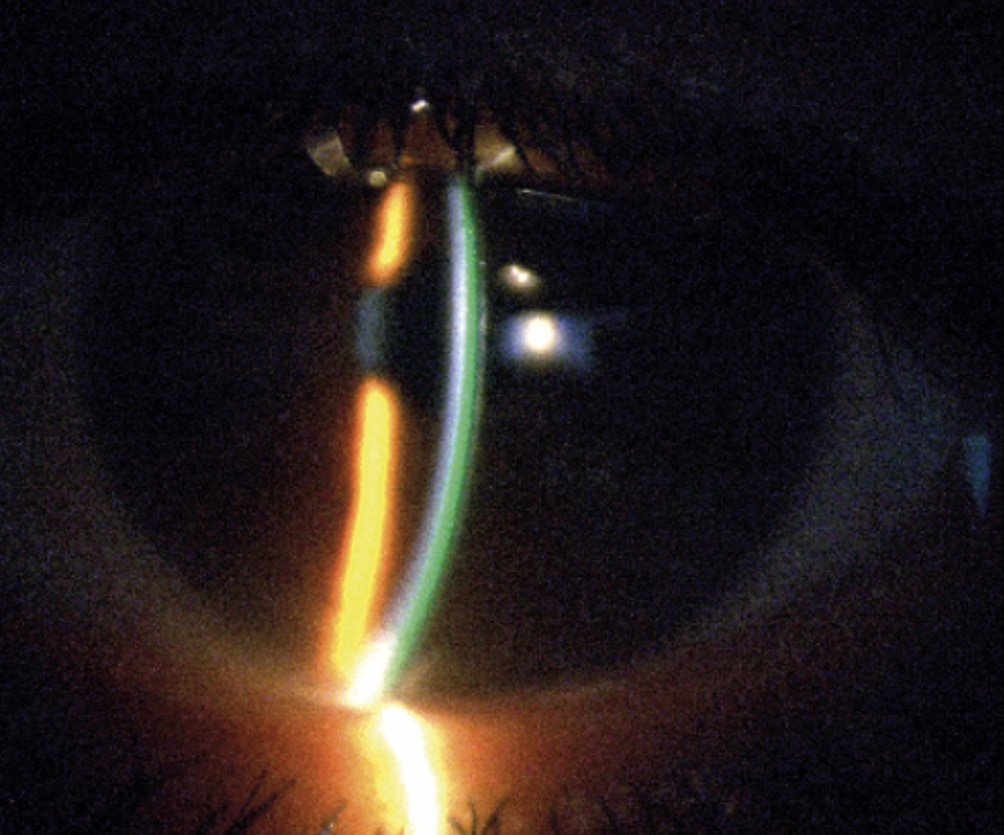
Als Allgemeinerkrankung litt die Patientin unter einer starken atopische Dermatitis (Neurodermitis) und einem damit einhergehenden trockenen Auge. Außerdem wurde an beiden Augen ein Keratokonus diagnostiziert. Die durchgeführte Topometrie/Tomographie mit der Oculus Pentacam HR (Oculus Optikgeräte GmbH, Wetzlar, Germany) ergab keine Veränderung des Keratokonus seit 2022. Der Keratokonus wurde OD mit 1 und OS mit 1-2 klassifiziert.
Bei der Beurteilung des vorderen Augenabschnitts war ein instabiler Tränenfilm erkennbar. Die weiteren Bereiche des vorderen, sowie des hinteren Augenabschnitts zeigten keine Auffälligkeiten.
Die Refraktionswerte wiesen nur eine minimale Veränderung auf, welche keine Korrektionsänderung der Brille erforderte. Mit Brille betrug der Visus auf beiden Augen solange der Tränenfilm nach einem Lidschlag intakt war, Vcc 1,0.
Die aktuellen Brillen-Refraktionswerte sind Tabelle 1 zu entnehmen.
Aufgrund der atopischen Keratitis, der hierdurch verursachten Sicca-Symptomatik, sowie der reduzierten Tragezeit der bisherigen weichen Kontaktlinsen empfahlen wir der Patientin die Anpassung von Sklerallinsen.
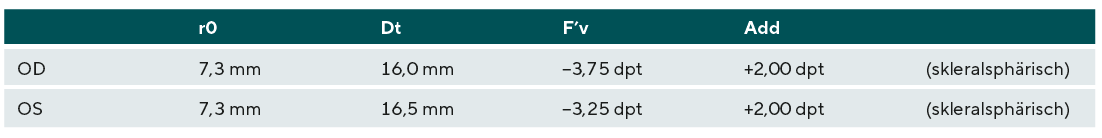
Kontaktlinsenparameter
Aufbauend auf die durchgeführte Hornhauttopometrie [Oculus Pentacam (Oculus Optikgeräte GmbH, Wetzlar, Germany, Bild 1 und Bild 2] sowie die Refraktionsbestimmung wurden sphärische Sklerallinsen mit den folgenden Parametern angepasst (Tabelle 2).
Ergebnisse
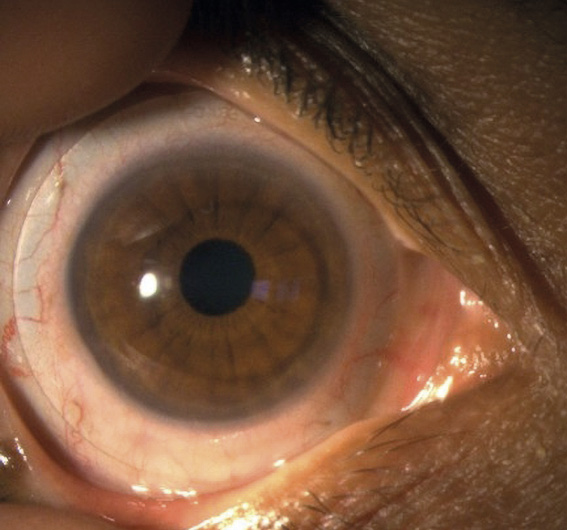
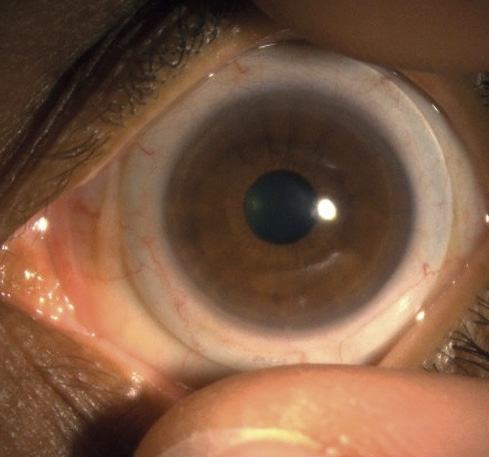
Mit den angepassten Sklerallinsen konnte eine tägliche Tragezeit von acht Stunden erzielt werden. Das Sitzverhalten der Kontaktlinsen nach acht Stunden Tragezeit ist auf Bild 3 bis Bild 6 gut ersichtlich.
Die Anpassung von Sklerallinsen erwies sich als geeignetes Mittel, um sowohl die entzündlichen Prozesse, verursacht durch die atopische Dermatitis und das Sicca-Syndrom, zu verringern als auch die Keratokonus-bedingte irreguläre Hornhaut optisch bestmöglich zu korrigieren.
Beim Tragen von Sklerallinsen ist ein partikelfreies Einsetzen von zentraler Bedeutung, da das Eindringen von Hautpartikeln okuläre Irritationen induzieren kann. Im vorliegenden Fall manifestierten sich diese in Form von Juckreiz und Brennen nach einer Tragedauer von etwa zwei bis drei Stunden sowie einer ausgeprägten konjunktivalen Hyperämie im Tagesverlauf. Nach erneuter strukturierter Einweisung der Patientin in die sachgerechte Reinigung und Handhabung der Sklerallinsen konnte ein sowohl subjektiv als auch objektiv komplikationsfreies Tragen der Sklerallinsen ohne klinisch relevante Befunde erreicht werden.
Der Visus mit Kontaktlinsen betrug am Abend nach einer maximalen achtstündigen komplikationsfreien Tragezeit ohne klinisch relevante Irritationen am rechten Auge Vcc 1,25 sowie am linken Auge Vcc 1,0.
Diskussion
Verschiedene Studien belegen, dass Patient*innen mit atopischer Dermatitis (AD) häufiger an Blepharitis-bedingten Komplikationen, Konjunktivitis sicca und an Keratokonus leiden, eine pathologische Trias aufweisen, die auch auf Frau M. zutrifft.3,11
Die Kombination aus atopischer Dermatitis, trockenem Auge und Keratokonus erfordert eine besonders schonende und zugleich eine sehleistungsstabilisierende Versorgung.
Die besondere Problematik einer Kontaktlinsenanpassung ergibt sich aus den AD-bedingten, ohnehin schon häufig gereizten Lidrändern und Bindehaut, sowie einer gestörten Tränenproduktion mit daraus folgender geringen Tränenmenge und schlechterer Tränenqualität.2
Durch diese Faktoren wird auch die optische Qualität der Hornhaut negativ beeinflusst.
Symptome wie Jucken und Brennen der Augen, die bei AD und Sicca-Syndrom auch ohne das Tragen von Kontaktlinsen große Probleme für die Betroffenen darstellen, können durch korneale RGP- oder weiche Kontaktlinsen zusätzlich verstärkt werden.
Weiche Kontaktlinsen führten im vorliegenden Fall trotz individueller Anpassung zu einer drastisch verkürzten Tragedauer. Auch formstabile korneale Linsen wären durch den instabilen Tränenfilm und die irreguläre Hornhaut nur bedingt geeignet. Ebenfalls bilden die bei Patient*innen durch die AD häufig gereizten und sensibleren Lidränder einen Faktor, der die Verträglichkeit von herkömmlichen stabilen Kontaktlinsen erschwert.
Sklerallinsen hingegen berühren die sensible Hornhaut nicht, sondern überbrücken die durch den Keratokonus bedingte irreguläre Hornhaut und bilden ein geschlossenes Flüssigkeitsreservoir zwischen Kontaktlinse und Kornea. Diese physikalische Barriere reduziert die Tränenverdunstung und führt zu einer deutlichen Verbesserung der Sehschärfe. Die Stabilität des Tränenfilms wird erhöht und eine geringere Blendempfindlichkeit sowie ein verbessertes Kontrastsehen erhöhen den Sehkomfort.
Durch den größeren Durchmesser der Sklerallinse (OD 16,0 mm / OS 16,5 mm) im Vergleich zu anderen Kontaktlinsenvarianten wird das Fremdkörpergefühl und die Reizung der Lidränder deutlich reduziert.7,9
Als Anpasserfolg konnte im vorliegenden Fall eine stabile Sehleistung von Vcc OD 1,25 und OS 1,0 erzielt werden. Die Kontaktlinsen konnten bei fachgerechter Handhabung den ganzen Tag ohne verursachendes Fremdkörpergefühl getragen werden. Zusätzlich beschreibt Frau M. auch ein generell angenehmeres Tragegefühl und ein reizfreies Auge, da sie nicht mehr das Bedürfnis hat, ständig an den Augen zu reiben; ebenfalls entfällt die häufige Gabe von Tränenersatzmitteln.
Ein weiterer Vorteil einer Sklerallinsenanpassung könnte ein verlangsamtes Fortschreiten eines Keratokonus sein. Mehrere Studien zeigen Zusammenhänge, dass das Reiben der Augen ein Risikofaktor für die Entwicklung und das Fortschreiten von Keratokonus ist.11 Durch weniger trockene Augen und ein geringeres Fremdkörpergefühl wird der Drang die Augen zu reiben verringert.12,13,14,15
Fazit
Die Versorgung von Frau M. mit Sklerallinsen stellt eine angebrachte kontaktoptische Lösung dar, um trotz komplexer pathologischer Ausgangslage eine zufriedenstellende visuelle Leistung, sowie einen hohen Tragekomfort zu erreichen. Die Sklerallinse ermöglicht sowohl die Auswirkungen des trockenen Auges zu kompensieren als auch den irregulären Astigmatismus bei Keratokonus zu korrigieren.
Das Ziel dieser optischen Rehabilitation war es, durch die Auswahl einer geeigneten Kontaktlinsenversorgung die Lebensqualität der Patientin positiv zu beeinflussen.
Aufgrund der stabilen Refraktionswerte und des anhaltend guten Visus bei intaktem Tränenfilm ist langfristig mit einer deutlichen Verbesserung der Lebensqualität der Patientin zu rechnen – dies insbesondere bei sportlicher Aktivität und in Alltagssituationen.
Interessenkonflikt
Die Autoren haben keinen Interessenkonflikt in Bezug auf die im Artikel genannten Methoden und Geräte
atopische-dermatitis-ekzem. Referencing: 18 November 2025.